
嚥下障害
嚥下障害の症状と原因、そして対応と治療について
食べ物や飲み物を「ごっくん」と飲み込み、食道から胃へと送り込む一連の動作を嚥下(えんげ)といいます。通常は何も考えなくても、まばたきをするくらいのわずかな時間に嚥下しますが、加齢や病気などによって、うまくできない状態になることがあります。こうした嚥下障害の具体的な症状と原因、対処法について解説します。
嚥下障害とは
そもそも嚥下とは、どのような仕組みで起こるのでしょうか。口から入った食べ物は咀嚼(そしゃく)されて唾液と混ざり、食塊(しょっかい)と呼ばれる飲み込みやすいかたまりになります。食塊を飲み込もうとする時、喉では一連のパターン化された動きが起こります。
食塊が咽頭(いんとう、のど)の奥に達すると、鼻の方に流れ込まないように軟口蓋(なんこうがい、上あごの奥にある軟らかい部分)が上がり、鼻腔と口腔の間を閉鎖します。舌根部(ぜっこんぶ、舌の付け根)は収縮して、いわゆる「のどぼとけ」である喉頭(こうとう、気管の入り口)が上がります。さらに、喉頭のふたになる喉頭蓋(こうとうがい)という部分が喉頭をふさぎ、声帯のすき間である声門は閉じられます。
そして咽頭が収縮し、食道の入り口にある輪状咽頭筋がゆるみます。収縮によって咽頭内は圧力が高まった状態になっていて、咽頭と食道を仕切る役目をしていた輪状咽頭筋がゆるんだ瞬間に、食塊が勢いよく食道へと流れていくのです(図1、映像1)。
口、鼻、のどの構造
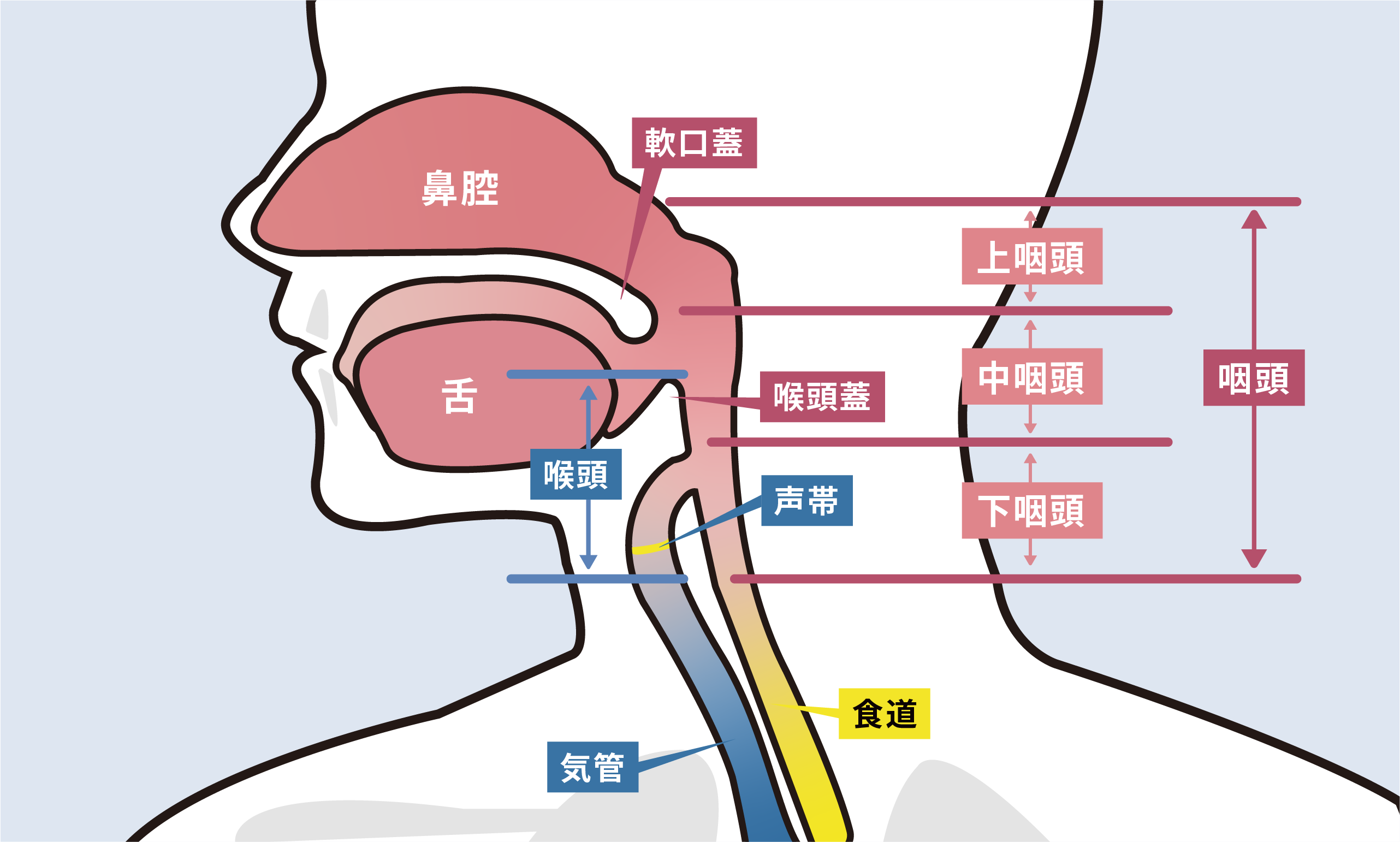
(図1)
(映像1)梅﨑俊郎先生提供
これらの一連の動作ができなくなるのが嚥下障害です。また、本来通るべき食道ではなく、食べ物などが誤って隣の気管に入ることを「誤嚥(ごえん)」といいます。誤嚥するとむせたり、後述する「誤嚥性肺炎」の原因になったりしますから、喉頭にふたをし、声門を閉じて、気管を守っているのです。
嚥下動作はわずか0.5秒の間に起こります。私たちは寝ている間も自分の唾液を誤嚥しないよう、この動きを繰り返していますから、1日に約500~1000回の嚥下をするといわれています。このようにパターン化された嚥下の動きを可能にしているのは、複雑な神経機構の働きによるものです。
嚥下障害の症状と原因
以下のような症状が出てきたら、嚥下障害を疑う必要があります。
①水物がむせやすい
②食事が喉につかえる
③食事の後に喉が「ゼロゼロ」する(湿った感じの声がれがする)
④食事に時間がかかる
⑤体重が減る
①は、水物は喉に流れ込むスピードが速いため嚥下動作が追いつかず、②は、嚥下の際に必要な筋収縮が弱まることで起こります。
③は、正常に嚥下すれば食塊が入り込むことのない声帯に、食べかすや液体が乗った状態で生じます。誤嚥の一歩手前とされ、注意が必要です。
④や⑤は、嚥下機能に障害が起こると、1回の嚥下で食道に送り込める量が減ってきます。すると、一口の量を少なくして食べることになり、食事に時間がかかります。
また、一口の量が減ると、食べ切るまでに何回も嚥下動作を繰り返さなければいけません。次第に食事をすることに疲れてしまい、食も細くなって体重が減ります。高齢者では要介護状態の前段階である「フレイル(虚弱)」になり、負のスパイラルに陥ってしまうのです。
嚥下障害が起こる原因の一つは加齢です。
加齢に伴って、喉頭が下がります。嚥下する時には喉頭が持ち上がり、喉頭の入り口がふさがれますが、年齢を重ねるにしたがって、安静時も嚥下の際に最も高く上がる位置(最大挙上位置)も下がってきます(図2)。喉頭を完全にふさぐために上がるべき位置は変わらないため、高齢者の方が喉頭をより高く持ち上げなければならず、誤嚥しやすくなります。
また、加齢によって筋肉量や筋力が低下する「サルコペニア」になると、本来嚥下に必要な速度で喉頭を持ち上げたり、咽頭を収縮したりできなくなり、誤嚥が目立つようになります。
そのほかの原因に、脳梗塞などの脳血管障害や、パーキンソン病、筋萎縮性側索硬化症(ALS)などの変性疾患が挙げられます。
なお、咽頭痛などの炎症や心理的な要因でも嚥下動作に障害を来すことがありますが、多くの場合は一過性のものです。
安静時・最大挙上喉頭位置
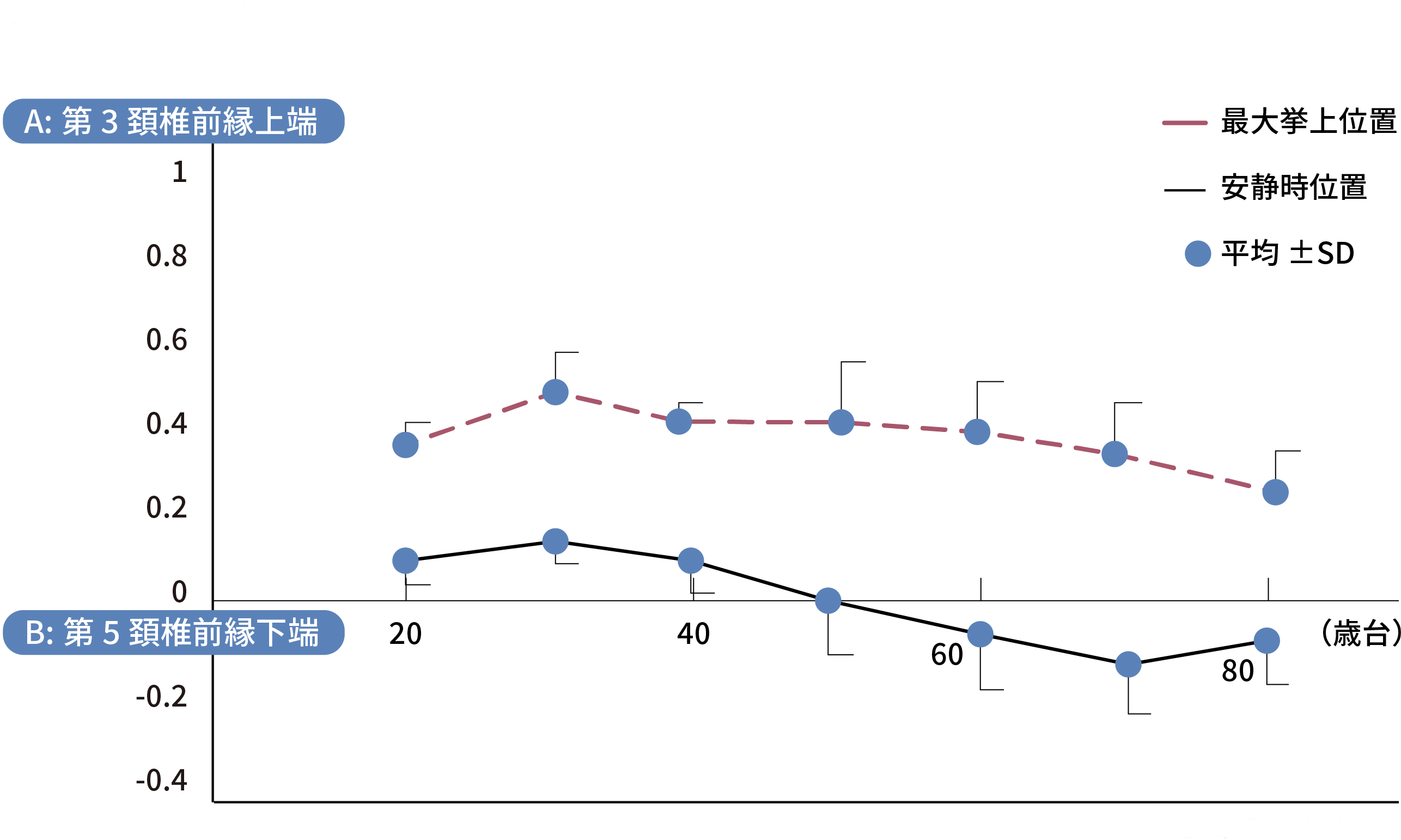
(図2)梅﨑俊朗先生提供
嚥下障害で起こる病気――誤嚥性肺炎
誤嚥した時、唾液や食べ物などに含まれる細菌が、気管から肺に入ることで発症する肺炎を「誤嚥性肺炎」といいます。
そもそも肺炎は死因の上位であり、高齢になればなるほど肺炎で亡くなる割合が高くなります(図3)。また、市中肺炎と入院中に発症する「院内肺炎」をあわせた肺炎の約7割が、実は誤嚥によるものといわれています。
高齢者や病気などで寝たきりの患者では、口腔内の清潔を十分に保ちにくく、肺炎を引き起こす細菌が口の中で増殖しやすいことが原因と考えられています。
死因としての肺炎(年代別)
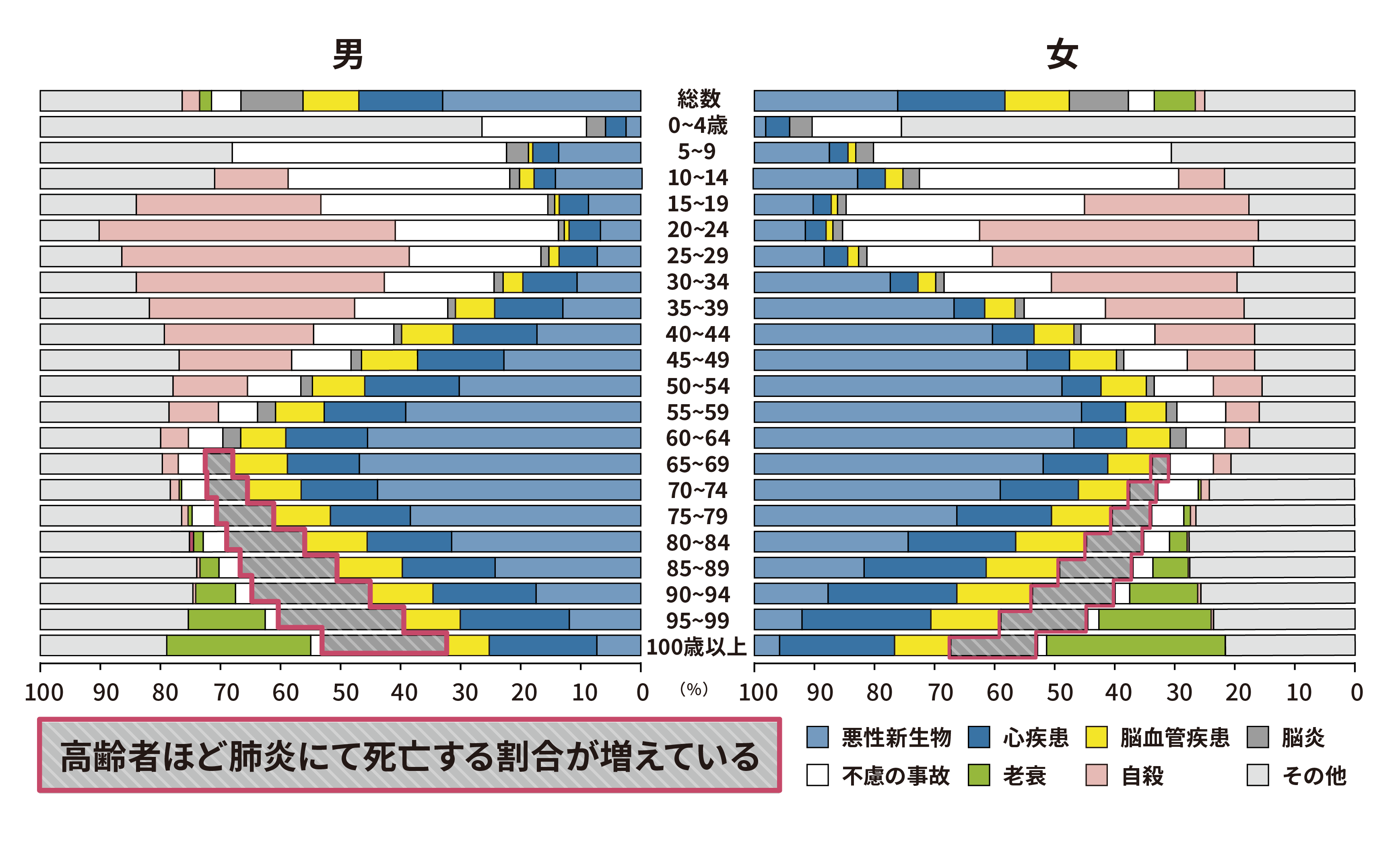
(図3)厚生労働省 平成23年より
発熱やせきなど、通常の肺炎の症状が見られず、なんとなく元気がない、食欲がないなどの症状だけのケースも多いため、このような様子があれば注意しましょう。
嚥下障害への対応
嚥下障害への対応において、その人の嚥下機能の状態にあわせて、食事の形態を調整することがとても大切です。
同時にリハビリテーションを思い浮かべる人も多いと思いますが、嚥下の場合、手足のリハビリのように筋肉を鍛えて改善させるのが非常に難しいものです。嚥下に関わる筋肉は特殊で、性格としては内臓と同じです。また、嚥下は一連の動作のため、たとえば声門だけを閉じるなど、器官を別々に動かすこともできません。つまり、手足と同じような方法での訓練が成り立ちにくいのです。
そこで、飲み物やスープなどの液体は喉に流れ込むスピードが速く、嚥下動作が間に合わないという場合、とろみをつけて流入する速度が遅くなるように調整します。これは嚥下動作の遅れに対して流入速度を代償させるという考え方から、「代償的アプローチ」と呼ばれます。
嚥下する時に食道に送り込む力が弱まっている場合では、あんかけやゼリー寄せにして軟らかく滑りのよい状態にすると、飲み込みやすくなります。
他にも以下のようなことを意識すると、嚥下しやすくなります。
温かい物は温かいうちに、冷たい物はよく冷やして食べる
水の温度と嚥下反射が起こるまでの時間との関連を調べた研究(図4)では、体温付近の30~40度で反射が起こりにくく、「温かい」「冷たい」と感じる温度刺激も嚥下を促す要因になることが分かっています。おいしく食べるためにも大切なポイントです。
水の温度と嚥下反射が起こるまでの時間
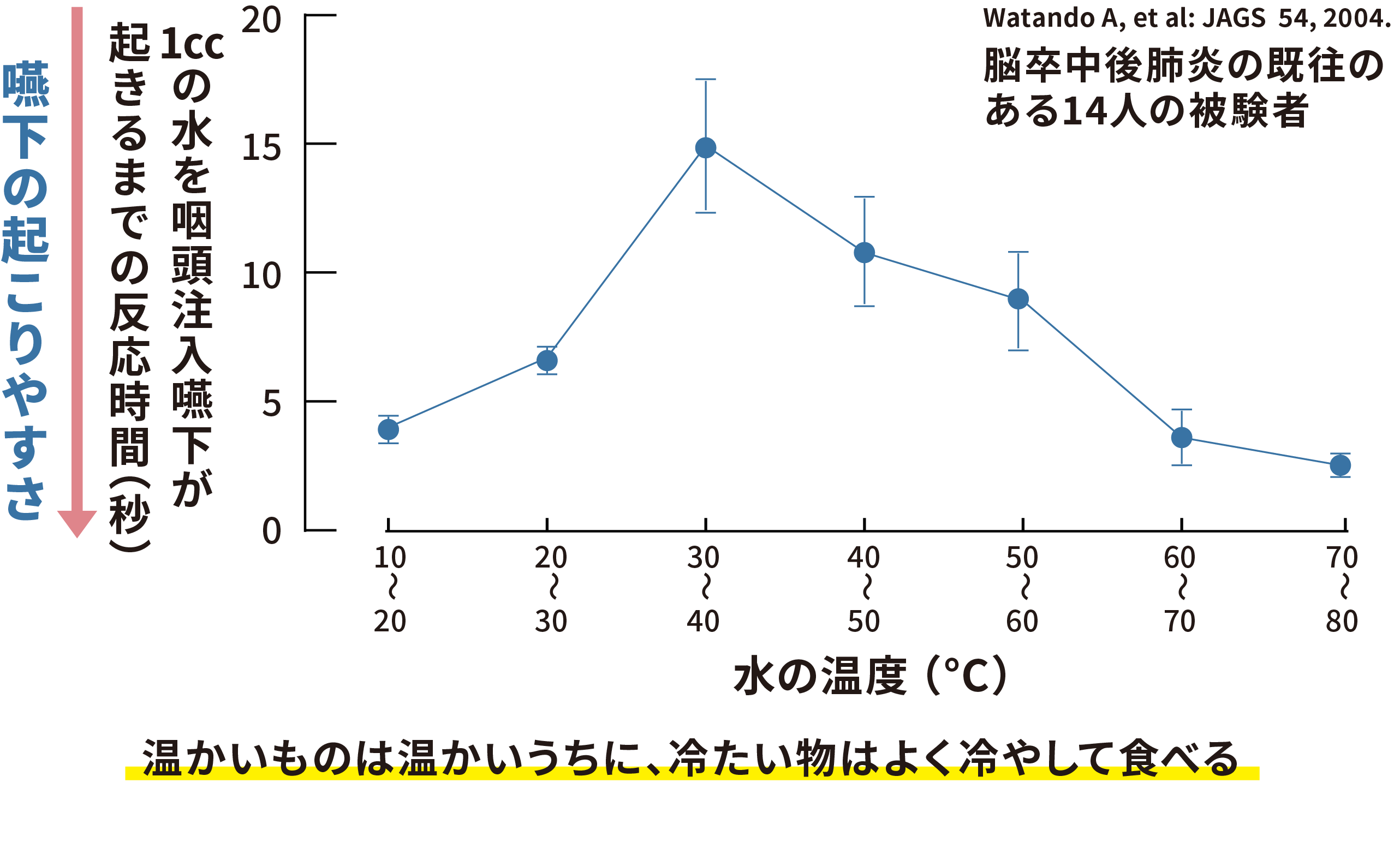
(図4)梅﨑俊郎先生提供
おいしく食べる
おいしいと感じることも嚥下を促します。自分がおいしく感じるものは食が進み、誤嚥しにくいものです。
温かい物は温かいうちに、冷たい物はよく冷やして食べる
おいしいと感じることも嚥下を促します。自分がおいしく感じるものは食が進み、誤嚥しにくいものです。
口の中や喉の奥の清潔を保つ
喉の粘膜の状態をよくすることで、嚥下反射が起こりやすくなります。また、口の中を清潔に保つことは、誤嚥性肺炎の予防につながります。 そのためには、食事の前にうがいをすることが大切です。なるべく喉頭に近い部分の粘膜をきれいにすると嚥下が起こりやすくなるため、できる人はガラガラうがいをしましょう。
適度に辛いものを食べる
唐辛子などに含まれる辛み成分、カプサイシンには、嚥下反射において重要な役割を果たす神経伝達物質「サブスタンスP」の分泌を促す働きがあります。そのため、ピリ辛のものを食べると、嚥下反射やむせた時の咳反射をしっかり起こしてくれるようになります。
嚥下障害の治療
近年、神経科学が進展し、脳血管障害などで損傷した後も脳が変化する可能性が明らかになってきました。こうした神経科学に基づく治療を「ニューロリハビリテーション」といい、嚥下の分野においても応用されています。
具体的には、周波数の異なる電流を流して体の深部で干渉させ、嚥下機能に関わる神経を刺激する方法があります。「干渉波電気刺激療法」と呼ばれ、嚥下反射を起こりやすくするのに非常に効果的です。過大な電流が流れないよう設計された持ち運び可能な装置を使い、医療機関や自宅でも治療することができます。
また、嚥下障害を手術で治す取り組みも進んでいます。たとえば、気管を切り、片方の断面を空気口として使い、もう片方の断面は食道とつなぐ「喉頭気管分離術および気管食道吻合(ふんごう)術(TED)」と呼ばれる手術があります。誤嚥を防げる一方、同時に声を失ってしまうことが課題でした。しかし近年、新たな術式が考案され、声を犠牲にしなくても受けられる画期的な誤嚥防止手術(TEDに気管食道シャント術=TEP=を加えた手術)も出てきています。
嚥下障害の相談先
嚥下障害に悩んだら、どこに相談すればいいでしょうか。
日本嚥下医学会ウェブサイトの「嚥下相談医一覧」のページでは都道府県ごとの「嚥下相談医のリスト」を公表していますので、参考にしてください。リハビリテーション医、脳神経内科医などさまざまな医師が所属していますが、多くは耳鼻咽喉科医です。前述の干渉波電気刺激療法や手術による治療法も含めて、嚥下に関する悩みは嚥下相談医に相談されることをおすすめします。
「嚥下相談医の詳細は、こちらをクリックしてください」
監修:国際医療福祉大学福岡保健医療学部言語聴覚学科 教授 梅﨑俊郎先生

